Kunnen neurofilamenteiwitten clinici helpen bij ALS-diagnoses?
26-01-2017
Richard Robinson
Bij ALS kan de diagnose tot zowat 12 maanden in beslag nemen. Om patiënten sneller te identificeren, hopen clinici biomarkers te identificeren die hen kunnen helpen bij het diagnosticeren van de ziekte.
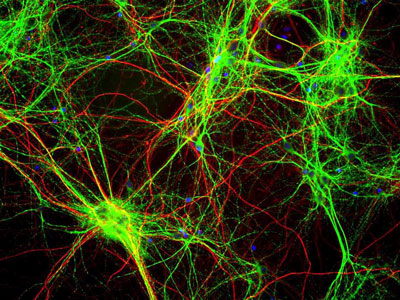
Hoge biomarks? Neurofilamenten (rood) leveren cruciale structurele steun aan axonen, maar bij patiënten met ALS blijken de niveaus van sleutelcomponenten van dit neuronaal platform verhoogd te zijn in de cerebrospinale vloeistof door toedoen van het feit dat ze worden vrijgegeven door degenererende neuronen (Brettschneider et al, 2006). [Foto: hersenencellen van een gekweekte rat, Wikimedia Commons.]
Eén biomarker die in aanmerking komt, gefosforyleerde neurofilamentzwareketen (phosphorylated neurofilament heavy chain (pNfH)), hoopt zich bij ALS op en kan daarom behulpzaam zijn bij de identificatie van patiënten met de ziekte (Brettschneider et al., 2006; Ganesalingam et al., 2013). Deze ophoping, die zich waarschijnlijk voordoet door toedoen van schade aan motorneuronen, kan echter ook een meer algemeen signaal zijn van motorneuronenziekte (Gajdusek, 1985).
Tegenwoordig zijn een aantal Belgische clinici pleitbezorgers van het gebruik van pNfH om ALS differentieel te diagnosticeren – met uitsluiting van ziektes die gelijkaardige symptomen delen. De resultaten dragen bij aan het groeiende corpus van bewijsmateriaal dat aantoont dat het meten van deze eiwitten de diagnose van de ziekte kan helpen te bevestigen (Steinacker et al. 2016). De studie leverde stof voor een geanimeerde discussie gevoerd door ALS-experten tijdens de satellietmeeting van het Europees Netwerk ter Genezing van ALS (European Network for the Cure of ALS (ENCALS)) in december in Dublin.
Neuroloog Philip Van Damme van de Universiteit van Leuven presenteerde de resultaten van zijn meest recente studie, waarin hij stalen van cerebrospinale vloeistof van 152 patiënten met klinisch bevestigde ALS vergeleek met die van 214 non-ALS-controlegevallen met een neurologische ziekte. Cruciaal daarbij was dat de studiegroep 18 mensen behelsde wier aandoening erg op ALS leek, maar waarbij er geen sprake was van ALS. "In de dagelijkse klinische praktijk hebben we niet echt een marker nodig om ALS te onderscheiden van andere neurologische ziektes, behalve voor imitatiegevallen van de ziekte", legt Van Damme uit, omdat in de meeste gevallen van daadwerkelijke ALS de diagnose zonder meer is gebaseerd op symptomen. Tot de imitatiegevallen behoorden gevallen van chronische inflammatoire demyeliniserende polyradiculoneuropathie (CIDP) en primaire progressieve multiple sclerose (PPMS).
De onderzoekers maten de niveaus van sleutelcomponenten van axonale neurofilamenten: neurofilamentlichteketen (neurofilament light chain (NfL)), neurofilamentzwareketen (neurofilament heavy chain (NfH)) en gefosforyleerde NfH (phosphorylated NfH (pNfH)). Het pNfH-gehalte was hoger bij daadwerkelijke ALS dan bij de controlegevallen, waaronder ziektes die lijken op ALS, met een beperkte overlapping. De test identificeerde op accurate wijze 92% van de non-ALS-gevallen. De waarden voor NfH noch NfL bleken bruikbaar om ALS te onderscheiden van ziekte-imitatiegevallen.
De resultaten suggereren dat pNfH-niveaus behulpzaam kunnen zijn bij het identificeren van patiënten met ALS. De analyse wordt momenteel ontwikkeld door Iron Horse Diagnostics in Phoenix, Arizona (zie nieuws van juli 2016).
"Onze resultaten valideren de diagnostische prestaties van pNfH in een realistische diagnostische omgeving", zo besluit Van Damme.
pNfH: een voorspellingsinstrument?
Er blijven nog belangrijke vragen onbeantwoord. Zou pNfH kunnen worden gebruikt om te voorspellen of patiënten lijden aan een familiale vorm van de ziekte? Het team van Van Damme testte asymptomatische individuen die het risico liepen op ALS omdat ze drager zijn van de C9orf72-herhalingsexpansie. De pNfH-niveaus waren echter niet hoger dan bij de controlegevallen en dat laat de vraag onbeantwoord of de analyse behulpzaam kan zijn bij het voorspellen van de timing van de aanvang van de ziekte.
Een andere sleutelvraag is of de pNfH-niveaus de ziektetoestand weerspiegelen, wat kan dienen als een indicator voor efficiënte therapie. De wetenschappers analyseerden longitudinale stalen van een patiëntensubgroep, maar vonden geen sterke correlatie tussen pNfH-waarden en de ziektevoortgang. Integendeel, de pNfH-niveaus bij individuele patiënten bleken stabiel te blijven tijdens het verloop.
ALS stratificeren? Het meten van de niveaus van sleutelcomponenten van neurofilamenten kan clinici helpen bij het detecteren van efficiëntie bij klinische tests door de classificatie van patiënten volgens voortgangsratio, waardoor heterogeniteit wordt gereduceerd. [Foto: Kornreich et al. (2015) onder CC BY-NC 3.0.]
Belangrijk is anderzijds de vaststelling van de onderzoekers dat de pNfH-niveaus hoger bleken te zijn bij patiënten met een snelle voortgang, wat suggereert dat deze analyse behulpzaam kan zijn bij de prognose van ALS. De resultaten dragen bij aan het groeiende corpus van bewijsmateriaal dat aantoont dat het meten van de niveaus van bepaalde componenten van neurofilamenten in het bloed en de cerebrospinale vloeistof waardevol zou kunnen zijn bij klinische tests voor het stratificeren van patiënten volgens waarschijnlijke voortgangsratio (Boylan et al., 2013; Lu et al., 2015; Lu et al., 2015).
Sommige neurologen blijven echter sceptisch over de resultaten van Van Damme in verband met het gebruik van pNfH om de ALS-diagnose te versnellen. De reden hiervoor, zegt neuroloog Michael Benatar van de Universiteit van Miami, is dat de patiënten met ziektes die leken op ALS bij voorbaat werden geïdentificeerd. "In het hospitaal zal de overgrote meerderheid van de patiënten ALS blijken te hebben", aldus Benatar. "We zullen het eigenlijke nut van de test niet kunnen achterhalen tenzij we ze uitproberen in een longitudinale studie bij patiënten bij wie we daadwerkelijk in het duister tasten over de diagnose."
Neuroloog Martin Turner van de Universiteit van Oxford in Engeland is het hiermee eens: "We zouden met meerdere centra een internationale studie moeten starten over ziekte-imitaties met een daadwerkelijke onzekerheidsgraad", zegt hij.
Het meten van de pNfH-niveaus zou het grootste nut kunnen hebben bij klinische tests waarbij het patiënten zou kunnen stratificeren volgens hun waarschijnlijke voortgangsratio, zo suggereert Turner. Als onderzoekers tot de bevinding komen dat een verandering van de pNfH-niveaus correspondeert met een klinisch betekenisvolle verandering qua functie of overlevingsduur, kan het potentieel ook dienst doen als een vroege aanwijzing van efficiëntie, waardoor kortere tests mogelijk worden. Volgens Turner zal tot die tijd pNfH echter eerst moeten worden gebruikt als een exploratieve methode bij klinische tests en die tests zullen succesvol moeten blijken — al bij al een hele boterham.
Tot slot zijn er grenzen aan pNfH of om het even welke diagnostische test om de 12 maanden durende diagnostische vertraging te reduceren die zo typisch is voor ALS, zegt Turner. Dat komt omdat patiënten vaak de vroege symptomen negeren of ontkennen, of andere specialisten raadplegen, zoals orthopedisten. Zo gaat kostbare tijd verloren voor ze uiteindelijk bij een neuroloog aankloppen.
"Volledig akkoord", zegt Van Damme. "We weten nog niet of deze analyse een vroegere diagnose mogelijk zal maken."
Vertaling: Bart De Becker
Bron: The ALS Research Forum


